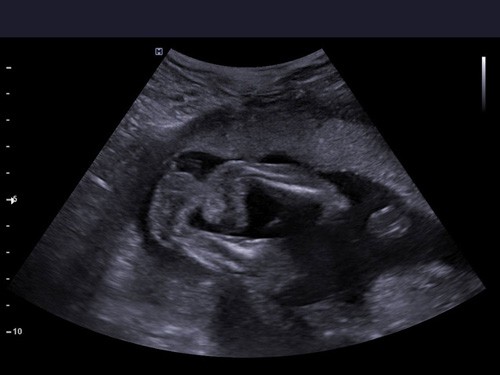
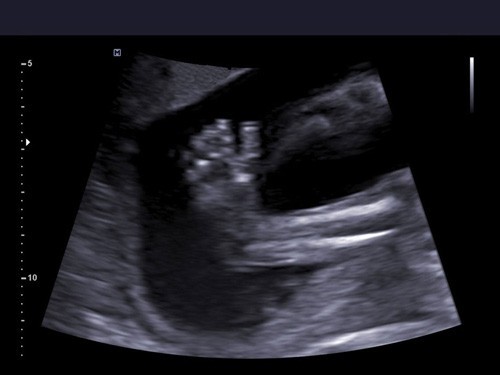
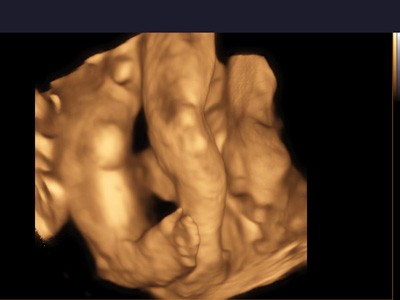
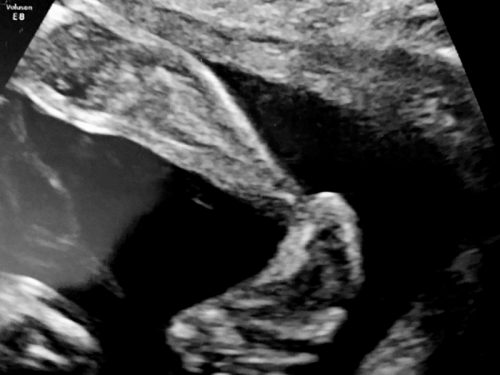
Wiemy, że stopa rośnie zazwyczaj przez pierwszych kilka tygodni ciąży, a potem dzieje się coś, czego jeszcze nie rozumiemy i stopa wykręca się.
KIEDY „POWSTAJE” STOPA KOŃSKO-SZPOTAWA?
Wrodzona stopa końsko-szpotawa rozwija po 12 tygodniu ciąży, dlatego trudno jest w badaniu USG zobaczyć wadę wcześniej. Co więcej – w ogóle może nie być widoczna nawet w późniejszym etapie ciąży. Najczęściej jednak diagnozowana jest między 16 a 23 tygodniem życia płodowego.
Należy podkreślić, że podejrzenie stopy końsko-szpotawa w drugim trymestrze powinno być śledzone dalszą oceną w trzecim trymestrze w celu potwierdzenia prawdziwej deformacji stopy, niezwiązanej z niewłaściwym ustawieniem nóg: oczekiwanie na ruchy nóg płodu jest obowiązkowe podczas badania ultrasonograficznego, aby wykazać sztywność stopy.
DOŚWIADCZENIE

Musisz mieć świadomość, że nie każdy lekarz poradzi sobie z diagnozą wady, nawet jak wykonuje badanie USG, ponieważ najczęściej ocenia on poprawność podstawowych struktur szkieletu czy narządów wewnętrznych. Trzeba także pamiętać o tym, że także doświadczony lekarz może nie zauważyć wady podczas badania. Nie można winić go za to, że „nie zobaczył”, ponieważ poprawna diagnoza zależy nie tylko od jego umiejętności i sprzętu, ale także od wieku ciążowego oraz ułożenia dziecka, którego nie można obrócić tak, jak potrzebujemy.
DWA, TRZY, CZTERY
Stopę końsko-szpotawą można zdiagnozować podczas rutynowego badania USG 2D. Jeśli zachodzi podejrzenie, że Twoje dziecko może mieć wadę, wykorzystanie obrazowania 3D (trójwymiarowego) lub nawet 4D (czterowymiarowego) będzie niewątpliwie zaletą (nie jest to jednak warunek konieczny do postawienia diagnozy, ale wysoce pomocny).
W trakcie USG 3D (trójwymiarowego) dziecko jest widoczne na ekranie monitora jako trójwymiarowa (umieszczona w przestrzeni), nieruchoma bryła. Dzięki trzem wymiarom lekarzowi dużo łatwiej jest obejrzeć płód z zewnątrz, a zatem i stopy mogą być – miarę możliwości (zależy od położenia dziecka) – oglądane, mierzone.
USG 4D (czterowymiarowe) umożliwia obejrzenie dziecka w ruchu w określonej trójwymiarowej przestrzeni, dynamicznie, co może przełożyć się na jeszcze lepsze zdiagnozowanie wady. Stopa końsko-szpotawa jest dobrze widoczna podczas ruchu i w większości przypadków nie pozostawia złudzeń.
FAŁSZYWIE?
Mimo coraz czulszych sond diagnostycznych, coraz lepszych aparatów USG, coraz większemu postępowi w medycynie i diagnostyce obrazowej, wiele przypadków wśród diagnozowanych dzieci w ostateczności nie ma wrodzonej stopy końsko-szpotawej. Niektóre badania mówią, że ryzyko wykrycia „false-positive” (FP) czyli fałszywie pozytywnej wady wynosi do 30%. Jest to spory odsetek.
Dzieje się tak dlatego, że w badaniu nie ma możliwości rozróżnić aż tak dokładnie rodzaju wady pomiędzy prawdziwą stopą końsko-szpotawą, strukturalną, która wymaga leczenia a STOPĄ UŁOŻENIOWĄ, która leczenia metodą Ponsetiego nie wymaga. Trudność stanowi także rozróżnienie izolowanej stopy końsko-szpotawej od wady bardziej zaawansowanej lub stopy końsko-szpotawej od prostego przywiedzenia przodostopia.
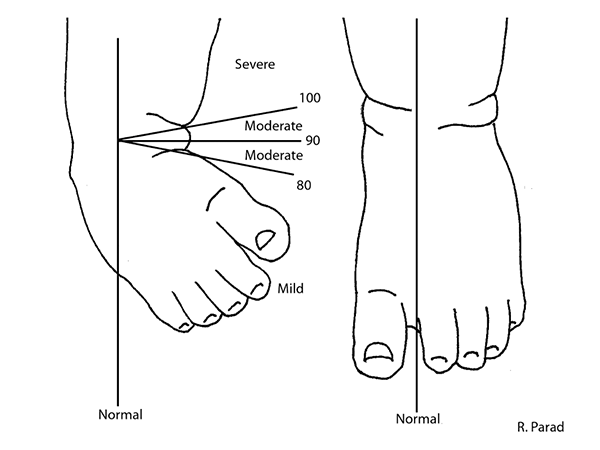
Są podejmowane próby opracowania skali, która umożliwiłaby dokładniejsze zdiagnozowanie typu stopy i zaawansowania deformacji, jednak wciąż te próby napotykają ograniczenia. Aczkolwiek w badaniach Glotzbeckera z 2010 r. znajdziemy skalę klasyfikacji, na podstawie której opracowano system punktacji ultrasonograficznej, zależny od kąta, jaki oś długa podudzia tworzy z osią długą stopy. Kategorie zostały zdefiniowane jako:
- normalna (normal): brak kąta między osią długą dolnej nogi a osią długą stopy
- łagodna (mild): Kąt większy niż 0, ale mniejszy lub równy 80 stopni pomiędzy osią długą dolnej nogi a osią długą stopy
- umiarkowana (moderate): Kąt większy niż 80, ale mniejszy lub równy 100 stopni pomiędzy osią długą dolnej nogi a osią długą stopy
- ciężka (severe): Kąt większy niż 100 stopni pomiędzy osią długą dolnej nogi a osią długą stopy
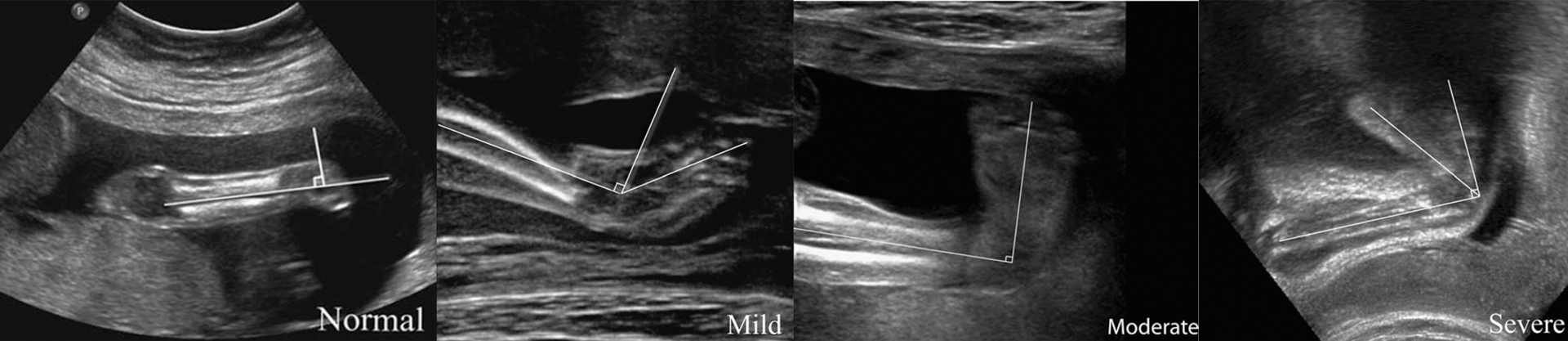
W badaniach Mariano Lanna z 2020 r. można znaleźć zaś informację, że stwierdzono silną korelację między stopniem kąta między osią długą stopy a osią długą goleni a poporodowym potwierdzeniem wady: wszystkie przypadki z wynikiem powyżej 80° miały większe prawdopodobieństwo, że będą to rzeczywiste przypadki stopy końsko-szpotawej.
Ten wskaźnik fałszywie pozytywnych wyników może zostać dzięki temu znacznie zmniejszony poprzez pomiar kąta między stopą a łydką. Dzięki czemu planowanie leczenia może być skuteczniejsze i nie narażać matek na potencjalny stres związany z niewłaściwą diagnozą.
OSTATECZNIE!
Coraz większe możliwości sprzętu i zaawansowane badania nad diagnostyką prenatalną umożliwiają dokładniejszą diagnostykę wady.
60-73% stóp końsko-szpotawych jest diagnozowanych w czasie USG. Dzięki skalom, które opracowują lekarze na świecie, jest możliwość określenia typu stóp, stopnia deformacji czy prognoz, co do dalszego leczenia, szczególnie wtedy, gdy stopa końsko-szpotawa jest wynikiem innych, dużo poważniejszych wad. Wszystko to jednak jest w trakcie rozwoju i nie jest przyjęte powszechnie. Ma też wiele ograniczeń. Nadal diagnostyka prenatalna stopy końsko-szpotawej boryka się z wieloma pytaniami, na które lekarze szukają odpowiedzi i rozwiązań.
Wniosek z tego taki, że potwierdzenie pewnej diagnozy ostatecznie nastąpi dopiero po porodzie. Oznacza to, że na podstawie badania USG lekarz nie jest w stanie jednoznacznie stwierdzić, czy stopy są rzeczywiście końsko-szpotawe czy jest to może wada pozycyjna, czy są to stopy „standardowe” czy atypowe. Trudne jest też skorelowanie zdiagnozowanego podczas USG „stopnia” wady z realnym obrazem po porodzie, ponieważ często nie jest on określany i notowany.
COŚ WIĘCEJ?
Wrodzona stopa końsko-szpotawa może wynikiem lub towarzyszem innych wad i zespołów wad.
Stąd, jeśli wada stopy zostanie wykryta w badaniu, obowiązkiem lekarza jest przyjrzeć się dziecku dokładnie i zrobić dokładniejsze pomiary odpowiednich struktur. Oczywiście nie zawsze są one miarodajne. Jeśli okaże się, że stopa końsko-szpotawa jest wynikiem czegoś poważniejszego, np. zespołu Downa, wskazane jest zrobienie szeregu dodatkowych badań, np. testu PAPPa, testu NIFTY, kariotypu czy amniopunkcji. Szczegółowy wywiad rodzinny jest również podstawą dobrej diagnostyki wszelkich wad. Niektóre z tych badań są inwazyjne i niosą za sobą ryzyko poronienia – trzeba mieć tego świadomość.
W większości przypadków wada jest izolowana, co oznacza, że przyczyna jej powstania nie jest znana. W takim wypadku wykonywanie dodatkowych badań nie jest konieczne i wręcz jest dyskusyjne.
AMNIOPUNKCJA
Niektórzy lekarze uważają, że wykonanie amniopunkcji daje częściową odpowiedź potwierdzającą, że wada istnieje. Patrząc jednak realnie przez badania, nie wnosi ona wiele jeśli chodzi o stopę końsko-szpotawą idiopatyczną.
Amniopunkcja jest inwazyjnym badaniem, polegającym na pobraniu próbki płynu owodniowego i poddaniu go badaniom. Jest ona uzasadniona w przypadku, gdzie istnieje ryzyko innych wad, ponieważ nieinwazyjne badania prenatalne (np. w obrazie USG między 11 a 14 tygodniem ciąży nie uwidoczniono kości nosowej dziecka lub wskaźnik przezierności karkowej był bardzo zawyżony) wskazały na możliwość wystąpienia wad wrodzonych.
Ryzykiem związanym z amniopunkcją jest poronienie, ale – i tu paradoks – ryzykiem jest również powstanie stopy końsko-szpotawej o podłożu neurologicznym, gdy w wyniku pobierania próbki doszło do porażenia nerwu strzałkowego przedniego u dziecka (igła do badania wbiła się w przednią część goleni) skutkującego paraliżem i deformacją stopy.
BADANIE KARIOTYPU
Kariotyp to kompletny zestaw chromosomów znajdujących się w każdej komórce ciała, która posiada jądro komórkowe. Każda taka komórka (wyjątek stanowią komórki rozrodcze) zawiera komplet 46 sparowanych chromosomów.
Badanie kariotypu wykonywane jest na podstawie próbki krwi pacjenta, a jego ocena dokonywana podczas badania cytogenetycznego. Próbka badana jest drogą analizy materiału genetycznego znajdującego się w jednej z populacji limfocytów (białych krwinek), ale można je też przeprowadzić analizując komórki pochodzące z płynu owodniowego (uzyskanego dzięki amniopunkcji) lub z komórek guzów nowotworowych. Niezależnie od rodzaju materiału uzyskanego od pacjenta, komórki namnażane są w warunkach in vitro.
Podczas badania oceniana jest nie tylko ilość chromosomów, ale też ich rozmieszczenie i kształt.
Badanie kariotypu nie jest rutynowe.
Do wykonania badania przez matkę konieczne są konkretne wskazania:
- wcześniejsze doświadczenie poronienia (z uwzględnieniem poronień nawracających);
- występowanie poronień wśród bliskich krewnych rodziców;
- wcześniejsze porody martwego dziecka;
- posiadanie już dziecka z wadami genetycznymi związanymi z zaburzeniami chromosomalnymi.
Do wykonania badania u płodu są wskazania:
- nieprawidłowe wyniki badań prenatalnych nieinwazyjnych (USG);
- wiek matki powyżej 35 roku;
- rozpoznanie zaburzeń chromosomalnych u rodziców dziecka;
- występowanie wad genetycznych (związanych z zaburzeniami chromosomalnymi) w poprzednich ciążach danej pary.
REZONANS MAGNETYCZNY
Wadę można dokładniej zdiagnozować poprzez wykonanie badania MRI czyli rezonansu magnetycznego. Nie jest to wskazane ze względu na silne promieniowanie, które nie pozostaje bez znaczenia dla matki i dziecka i nie jest dobrze poznane.
Wykonywanie rezonansu magnetycznego jako badania rutynowego, podczas gdy w USG nie znaleziono innych anomalii, jest wysoce dyskusyjne przede wszystkim z powodu jego niepoznanego jeszcze oddziaływania na płód i matkę.
SPORY
Na temat konieczności wykonywania rezonansu, amniopunkcji oraz badania kariotypu podczas diagnozy idiopatycznej stopy końsko-szpotawej toczą się dyskusje między klinicystami.
Niektórzy z nich uważają, że np. badanie kariotypu jest konieczne, ze względu na możliwości potencjalnego znalezienia innych uszkodzonych genów wskazujących na ewentualne połączenie wady z innymi, bardziej zaawansowanymi wadami.
Niektórzy z nich uważają, że badanie kariotypu nie ma wielkiego znaczenia, gdyż w większości przypadków i tak zachodzą zmiany w poszczególnych genach. Niektóre badania mówią o tym, że wykonanie tego badania u matek i dzieci, które miały wadę, nie wniosło istotnych informacji do diagnostyki.
PEWNOŚĆ
Diagnostyka prenatalna stopy końsko-szpotawej jest pomocna w planowaniu leczenia po urodzeniu, ale powinna być tak dokładna jak to możliwe: błędna diagnoza może powodować nadmierny stres u rodziców i może prowadzić do niepotrzebnych badań inwazyjnych. I odwrotnie: dobrze wykonana diagnostyka może złagodzić niepokój rodziców, wykluczyć inwazyjne badania oraz może pomóc rodzicom zrozumieć wadę i przygotować się do jej leczenia lepiej.
Zdolność do właściwego udzielania porad pacjentom wymaga od lekarza dokładnego rozpoznania zarówno samej deformacji stopy, jak i wszelkich innych związanych z nią nieprawidłowości.
JEŚLI JUŻ WIESZ, ŻE TWOJE DZIECKO MOŻE MIEĆ WRODZONĄ STOPĘ KOŃSKO-SZPOTAWĄ, ZDOBĄDŹ POTRZEBNĄ CI WIEDZĘ: POCZĄWSZY OD TEGO CZYM JEST WADA, POPRZEZ SPOSÓB JEJ LECZENIA AŻ DO INFORMACJI O POTENCJALNYCH TRUDNOŚCIACH WYNIKAJĄCYCH ZE SPECYFIKI TEJ WADY.
ŹRÓDŁA MEDYCZNE
- Bar-On E., Mashiach R. et al.: „Prenatal ultrasound diagnosis of club foot: outcome and recommendations for counselling and follow-up.”
- Faldini C., Fenga D. et al.: „Prenatal Diagnosis of Clubfoot: A Review of Current Available Methodology.”
- Glotzbecker M.P et al.: „Prenatally diagnosed clubfeet: comparing ultrasonographic severity with objective clinical outcomes.”
- Mahan S.T., Yazdy M.M. et al.: „Prenatal screening for clubfoot: what factors predict prenatal detection?”
- Radler C., Herzenberg J. E. et al.: „Maternal attitudes towards prenatal diagnosis of idiopathic clubfoot.”
- Nemec U., Nemec S.F. et al.i: „Clubfeet and associated abnormalities on fetal magnetic resonance imaging.”
- Luzzini L. et al.: „Prenatal Diagnosis of Clubfoot: Where Are We Now? Systematic Review and Meta-Analysis.”
- Glotzbecker M.P. at al.: „Prospective evaluation of a prenatal sonographic clubfoot classification system.”
- Lanna M. et al.: „Congenital isolated clubfoot: Correlation between prenatal assessment and postnatal degree of severity.”
- Castro A.A.E. et al.: „Clubfoot: Congenital Talipes Equinovarus.”
- Keret D. et al.: „Efficacy of prenatal ultrasonography in confirmed club foot.”
- Cady R. et al.: „Diagnosis and Treatment of Idiopathic Congenital Clubfoot.”
- Kim Y. et al.: „Improving Prenatal Diagnosis Precision for Congenital Clubfoot by Using Three-Dimensional Ultrasonography.”
ZDJĘCIA I GRAFIKI
W kolejności pojawiania się na stronie:
- Image by serhii_bobyk on Freepik
- 2-4: własne
- 4-5: Glotzbecker M.P et al.: „Prenatally diagnosed clubfeet: comparing ultrasonographic severity with objective clinical outcomes.”
- 6: własne